
News Center
发布时间:2022-11-08 浏览次数:1063
取卵阶段取出卵子数量的多少,是影响最终受孕结果的关键指标。
取出的成熟卵子数量越多,在经历受精与养囊两层筛选后可供移植的胚胎大概率也会更多,受孕成功自然更有保障。
取卵数量的多少主要取决于卵巢功能的优劣、促排方案、促排效果以及取卵过程是否顺利等各方面因素。
不过,大部分女性的取卵结果往往“不尽人意”,明明前期检查有10个窦卵泡,为什么取出来的只有7个甚至更少呢?
对此情况,不免有人提出质疑,是医生经验不足?还是医院想赚黑心钱,故意让我多做几个周期?
为了解答这个问题,我们需要先了解什么是窦卵泡?

一、什么是窦卵泡?
卵泡发育需经过募集、选择、优势化三个过程才能实现成熟,期间需花费大约85天时间。
在这期间,卵泡一共经历了四种大小形态变化,即始基卵泡、初级卵泡、次级卵泡以及三级卵泡。
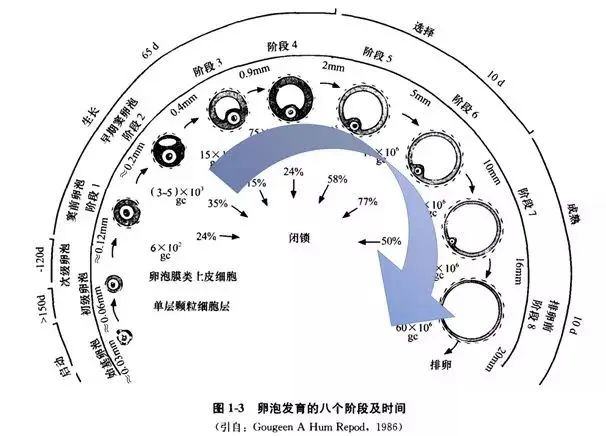
(1)始基卵泡:反映了真实的卵巢功能,形成于上一周期,卵泡直径<0.05mm,超声下不可见。
(2)初级卵泡:卵泡直径0.06-0.12mm,超声下不可见。
(3)次级卵泡:卵泡直径约0.12mm,超声下不可见。
(4)三级卵泡:卵泡直径约0.2-20mm,超声可以探测到直径1mm以上的卵泡。
对于窦卵泡的定义,有狭义与广义两种解释。
广义上的窦卵泡,指的就是三次卵泡。只要卵泡发育出了“窦”,即卵泡内颗粒细胞间产生液体堆积成卵泡腔,就属于窦卵泡的范畴。
然而,我们检查窦卵泡计数(AFC)时,则是针对狭义的窦卵泡进行计数,即直径2-8mm的卵泡。
超声虽然能够探测到直径1mm以上的卵泡,但是相对来说准确率较低,容易跟血管、伪影等相混淆,所以在检查AFC时,是不将直径<2mm的卵泡计算在内的。
而直径超过8mm的卵泡,一般被认为是更可能发育为成熟卵泡的主导卵泡。
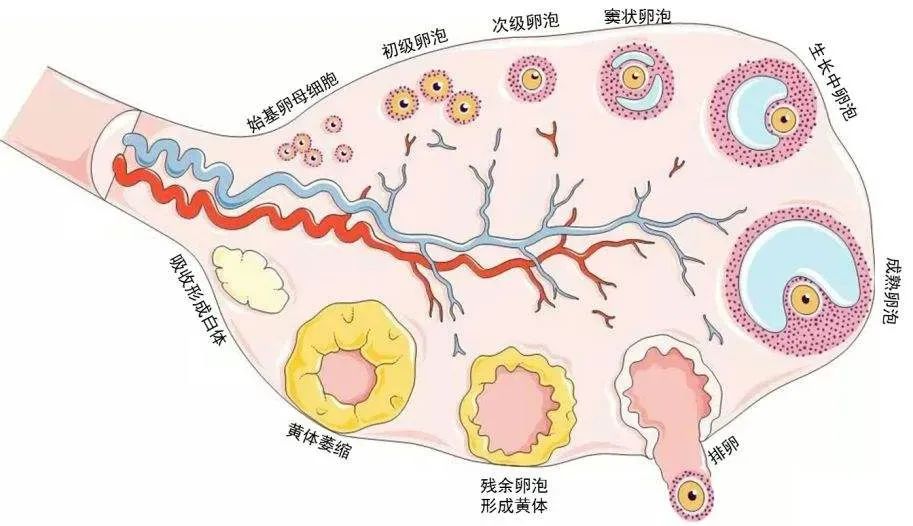
正常情况下,女性每个周期内都会有几到十几个,甚至几十个窦卵泡同时发育,然而在促性腺激素的供养调控下,基本上每个周期有且仅有一枚优势卵泡能够孕育出成熟卵子,而其他的卵泡则相继闭锁凋亡形成黄体分泌激素以稳定子宫内膜环境。
试管婴儿过程中的促排卵,即是通过药物供给,给予当周期的窦卵泡足够的激素进行发育并控制排卵进程,将本该闭锁凋亡的窦卵泡拉回生长行列,从而获得更多的成熟卵子,本质上是一个变“废”为宝的过程。
然而,并非所有的窦卵泡最终都能发育为成熟卵泡,当周期所测量的窦卵泡计数最多只可认定为当周期取卵数量的上限,并非是最终取卵数量,这主要受到了以下几个方面的影响。
1、空泡
并非所有的卵泡中都会存在着卵子,而这些没有卵子的卵泡则称为空卵泡。
卵巢功能异常是导致空卵泡的主要原因,其主要体现为卵巢功能衰竭或卵子发育早期出现闭锁,从而停止了发育,卵泡虽在激素和药物的刺激下发育壮大,但是其中已无可用卵子。
另外,也有个别女性会出现卵泡内卵泡液分泌异常的情况,导致卵子无法从卵泡壁上脱落,难以进行负压取卵。
2、卵泡发育不良
女性最佳的生育年龄在23~30周岁之间,而当年龄超过35岁以后女性的卵巢功能将呈现出逐渐衰退的趋势,个别女性将存在卵泡发育不良的情况。
即使定制了专属的促排方案进行调理,也有可能出现个别卵泡无法有效吸收营养成分的情况。
而且女性如果存在卵巢疾病,如PCOS多囊卵巢综合征、下丘脑-垂体功能异常、内分泌异常也都有可能导致卵泡发育不良,影响最终取卵的数量。

3、提前排卵
虽说通过调节激素水平控制人体内分泌能够实现多枚卵泡同时发育,但是由于基础卵泡的发育程度不同,内环境的运转也并非机器般有条不紊。
现阶段的医疗手段尚且无法通过数据化操作精准控制各个卵泡的发育进程。
个别卵泡中存在的成熟卵子可能在取卵手术前就已经从卵泡中剥落排出,导致取卵结果存在差异。
4、取卵损耗
在取卵的过程中,如果卵泡的张力较差,取卵器进入卵泡内部吸取卵子将会较为困难,抽吸时如果卵泡壁塌陷太早,也可能导致卵子遗漏。
另外,女性如果存在肥胖、卵巢位置高、腹式呼吸严重等情况,也有可能会影响取卵手术正常进行,降低获卵率。
5、避免并发症
在取卵过程中,如果取卵的数量过多,那么卵巢过度刺激综合征(即腹水)发生的概率也就会更大,危害女性健康。
因此,取卵并不是多多益善,能取就取的。专家会根据女方具体情况进行评估,制定个性化的取卵计划,控制罹患卵巢过度刺激综合症的风险。

由于个体间存在着差异,每位女性的取卵数量和获卵率有所不同,而且取卵数量与当月基础卵泡数量等同的情况也只是极少数人才会出现的情况。
试管婴儿助孕是否成功同时也需要考虑到卵子质量和男方精子的质量问题。
总的来说,只要取出的卵子是优质的、健康的、能够满足试管婴儿后续受精养囊使用即可,切勿为了取出更多的卵子而本末倒置。